Ayer, 23 de mayo, fue el día mundial del melanoma. Es por eso que el Doctor Lander Peña, quien es el encargado de hacer estas revisiones en nuestra clínica, ha escrito el siguiente artículo.
¿Qué es el melanoma maligno?
El melanoma maligno es la forma más letal de cáncer cutáneo. La incidencia mundial de melanoma ha aumentado rápidamente en las últimas décadas, más rápido que casi cualquier otro tipo de cáncer. Para hacernos una idea, una persona muere cada hora de melanoma en los Estados Unidos.1
Entre los principales factores de riesgo para desarrollar un melanoma encontramos la exposición a la luz solar, el uso de cámaras de bronceado, presentar un gran número de nevus melanocíticos (conocidos coloquialmente como “lunares”) y/o lentigos solares (“manchas solares”), la piel de pigmentación clara, el cabello pelirrojo, la incapacidad para broncearse o la tendencia a quemarse, la inmunodepresión o tener un antecedente personal o familiar de melanoma2.
Por suerte, detectados de forma temprana, estos tumores malignos son curables mediante escisión quirúrgica, de ahí que todos nuestros esfuerzos vayan encaminados al diagnóstico precoz de los mismos.
Signo clínico de melanoma
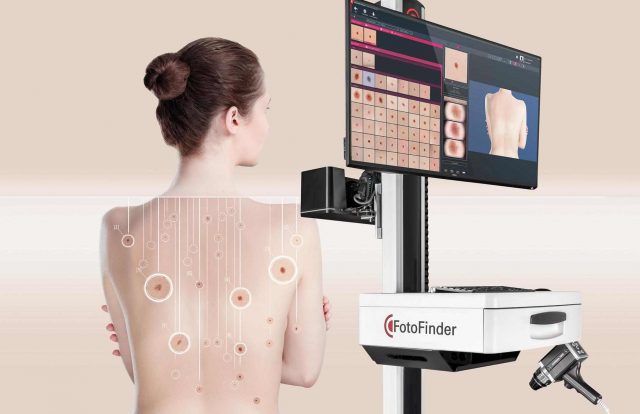
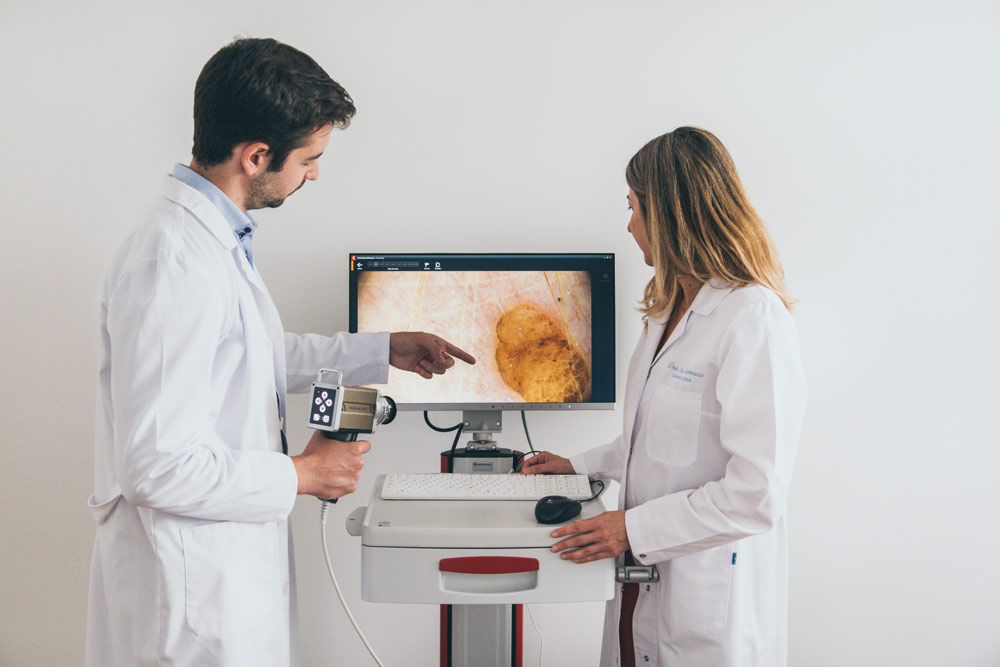
El signo clínico más sensible del melanoma es un cambio en el color, la forma o el tamaño de una lesión cutánea pigmentada en un período de varios meses o años; ese cambio puede detectarlo el propio paciente o identificarse mediante un examen clínico y dermatoscópico seriado en consulta. En los pacientes de alto riesgo, se puede complementar esta última con la dermatoscopia digital mediante FotoFinder que permite el almacenamiento de fotografías e imágenes dermatoscópicas de las lesiones sospechosas o de todo el cuerpo.
¿Qué es Fotofinder?
El FotoFinder está equipado con la Medicam 1000 que ofrece las imágenes más nítidas en videodermatoscopia, y dispone de la nueva lente D-Scope IV con TwinLight, que permite cambiar fácilmente entre polarización e inmersión. De esta manera, nuestro equipo de dermatoscopia digital ofrece una nitidez espectacular, superando a sus predecesores y rivales en calidad de imagen y rendimiento. Además, dispone de la tecnología Moleanalyzer pro que analiza las lesiones melanocíticas y no melanocíticas de la piel y calcula una puntuación para la evaluación del riesgo del lunar, basada en un algoritmo de aprendizaje profundo que se actualiza continuamente con nuevos datos.
La dermatoscopia digital FotoFinder nos permite generar un mapa corporal de todos tus lunares, que almacenamos en su sistema informático, para poder realizar un seguimiento personalizado de la evolución de los mismos. El mapeo corporal completo consiste en tomar fotografías e imágenes dermatoscópicas de todas las partes del cuerpo del paciente que serán digitalizadas. En posteriores revisiones, se comparan las fotografías para valorar de forma precisa la evolución de las lesiones pigmentadas. De esta forma, cualquier cambio se detecta de forma precoz, consiguiendo elevadas tasas de curación del melanoma.
Ventajas del Fotofinder
La principal ventaja que presenta la dermatoscospia digital FotoFinder, respecto a la dermatoscopia clásica es la nitidez de las imágenes, la digitalización de las mismas y la posibilidad de compararlas a lo largo del tiempo. Todo ello permite realizar un seguimiento más preciso de las lesiones pigmentadas de los pacientes, y puede a veces salvar vidas.
El melanoma cutáneo en fases tempranas puede presentar un aspecto sutil, pero la dermatoscopia digital mediante FotoFinder ha ayudado a mejorar la precisión en el diagnóstico, suponiendo una auténtica revolución en el manejo del melanoma.
Referencias:
- Erdei E, Torres SM. A new understanding in the epidemiology of melanoma. Expert Rev Anticancer Ther. 2010;10(11):1811-1823. doi:10.1586/era.10.170
- Bolognia JL, Schaffer JV, Cerroni L. Dermatología. 4ª Edición. España: Elsevier; 2018. Melanoma; pp. 1989-2019.
- Psaty EL, Halpern AC. Current and emerging technologies in melanoma diagnosis: the state of the art. Clin Dermatol. 2009;27(1):35-45. doi:10.1016/j.clindermatol.2008.09.004